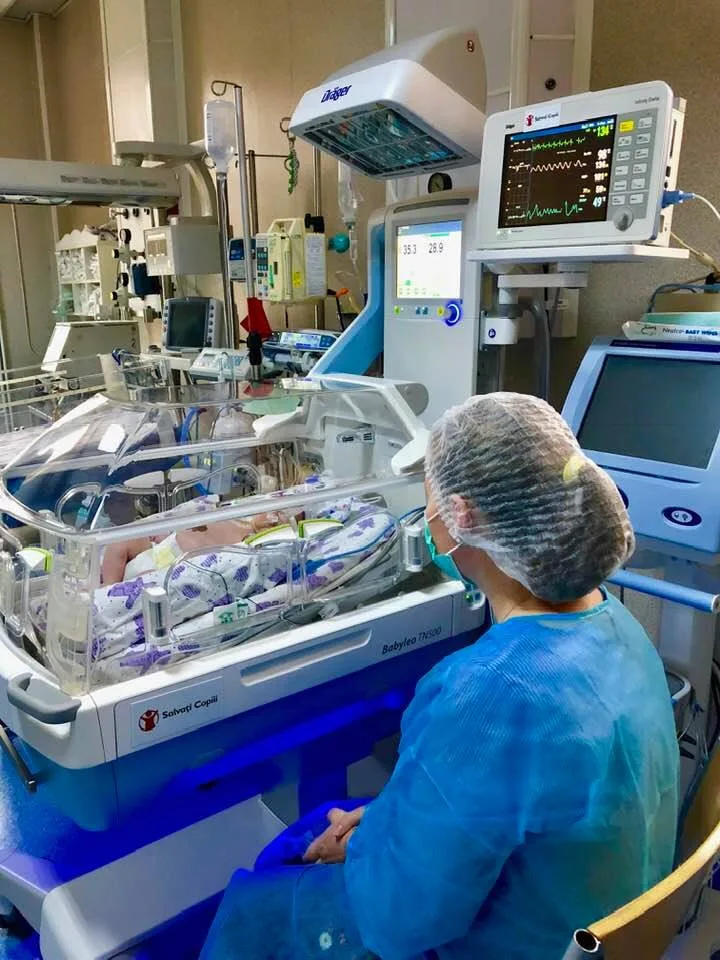
Rata mortalității infantile din România a crescut la 6,6 la mia de copii născuți vii în 2024, față de 5,6 în 2023. Creșterea survine după aproximativ zece ani de relativă stagnare și readuce România aproape de nivelul din 2016, când indicatorul se situa la 6,8 la mie. Țara noastră rămâne printre statele europene cu cele mai reduse investiții în sănătate.
O creștere neașteptată după zece ani de stagnare relativă
Datele disponibile pentru 2024 arată că mortalitatea infantilă din România a urcat la 6,6 decese la mia de copii născuți vii, față de 5,6 în 2023. Este un salt de un punct înregistrat într-un singur an, ceea ce reprezintă o tendință îngrijorătoare, mai ales în contextul în care indicatorul rămăsese relativ stabil timp de aproape un deceniu.
În 2016, rata mortalității infantile era de 6,8 la mie. Între 2016 și 2023, valorile s-au menținut în linii mari sub acest prag, oscilând în funcție de an, dar fără o tendință clară de creștere sau de scădere semnificativă. Revenirea la un nivel apropiat de cel din 2016 ridică semne de întrebare serioase cu privire la eficiența intervențiilor din sistemul de sănătate maternă și neonatală din ultimii ani.
Mortalitatea infantilă este un indicator sintetic al stării de sănătate a unei populații. Specialiștii în sănătate publică îl consideră un barometru al calității sistemului medical, al nivelului de trai și al accesului la servicii de bază. O creștere a acestui indicator, indiferent de magnitudine, semnalează disfuncționalități profunde într-un sistem care ar trebui să protejeze viața celor mai vulnerabili.
Dacă în 2016 rata era 6,8 la mie, iar în 2024 este 6,6, diferența față de cel mai slab an recent pare mică numeric. Dar între aceste două puncte se află aproape un deceniu de promisiuni, reforme anunțate, fonduri europene accesate și programe naționale lansate. Faptul că ne apropiem din nou de acea valoare arată că sistemul nu a progresat structural, ci a bătut pasul pe loc.
Mortalitatea infantilă în România față de Europa: un decalaj persistent
Media europeană și distanța față de aceasta
Media mortalității infantile la nivelul Uniunii Europene se situează în jurul valorii de 3,5-4 decese la mia de copii născuți vii. Prin comparație, România înregistrează de aproape două ori mai multe decese în primul an de viață decât media comunitară. Acest decalaj nu este nou, dar persistența lui după decenii de reformă în sistemul de sănătate ridică întrebări legitime despre eficiența acestor reforme.
Statele cu cele mai bune performanțe în Europa, precum Finlanda, Islanda sau Slovenia, înregistrează valori sub 2 la mie. Aceste țări au în comun nu doar investiții ridicate în sănătate, ci și sisteme solide de îngrijire prenatală și neonatală, rețele de servicii accesibile inclusiv în mediul rural și programe naționale de prevenire a mortalității infantile cu finanțare garantată.
Exploreaza produse de frumusete si ingrijire personala.
Bulgaria, singura comparabilă din regiune
Printre statele membre UE, Bulgaria și România s-au aflat frecvent la coada clasamentelor privind mortalitatea infantilă. Diferența față de restul Europei Centrale și de Est este vizibilă: Polonia, Cehia sau Ungaria au reușit să reducă semnificativ acest indicator în ultimele două decenii, ajungând la valori mult mai apropiate de media comunitară. România și Bulgaria rămân cazuri aparte, cu sisteme de sănătate subfinanțate și inegalități teritoriale mari în accesul la servicii medicale de calitate.
Faptul că România nu a reușit să recupereze decalajul față de vecinii din regiune, deși a beneficiat de fonduri europene substanțiale pentru sănătate, sugerează că problema nu este strict financiară. Capacitatea instituțională de a transforma resursele în rezultate concrete rămâne o vulnerabilitate structurală a sistemului.
Finanțarea sănătății în România: consecințele unui deceniu de austeritate
Unul dintre factorii structurali care explică persistența mortalității infantile ridicate în România este finanțarea cronică insuficientă a sistemului de sănătate. România alocă pentru sănătate aproximativ 5-6% din produsul intern brut, față de o medie europeană de 9-10%. Exprimată în termeni absoluți, diferența este dramatică: cheltuielile publice per capita pentru sănătate sunt de câteva ori mai mici decât în Germania, Franța sau Austria.
Ce înseamnă subfinanțarea în practică
Subfinanțarea nu este un concept abstract. Se traduce în maternități fără echipamente de terapie intensivă neonatală, în lipsa medicilor specialiști în orașele mici și în sate, în absența neonatologilor la unele nașteri, în incubatoare insuficiente sau depășite tehnic. Se traduce și în salarii mici care determină emigrarea masivă a personalului medical, fenomen care afectează în mod disproporționat spitalele din zonele rurale și din orașele mici.
Sistemul de îngrijire neonatală din România a beneficiat în ultimii ani de investiții prin fonduri europene, inclusiv în modernizarea unor maternități. Distribuția acestor resurse a fost inegală, iar problemele structurale de personal și de organizare s-au menținut. Unele maternități nou renovate funcționează la capacitate redusă din lipsa personalului calificat, un paradox care ilustrează limitele intervențiilor punctuale fără o strategie sistemică.
Comparație cu alte sisteme europene
În statele cu cheltuieli ridicate pentru sănătate, programele de screening prenatal sunt universale și gratuite, ambulanțele neonatale specializate funcționează non-stop, iar fiecare naștere prematură beneficiază de echipă medicală completă. Accesul la aceste servicii în România depinde în mare măsură de locul nașterii: o mamă dintr-un sat din Teleorman și una dintr-un cartier al Bucureștiului nu au aceleași șanse de acces la îngrijire specializată de urgență.
Factorii care contribuie la mortalitatea infantilă crescută în România
Mortalitatea infantilă nu are o cauză unică. Este rezultatul unei combinații de factori medicali, socioeconomici și geografici care se suprapun și se amplifică reciproc, formând un cerc vicios greu de întrerupt fără intervenții coordonate.
Cei interesati pot consulta locuinte disponibile in Romania.
Prematuritatea este una dintre cauzele principale de deces în primul an de viață, atât la nivel global, cât și în România. Managementul sarcinilor cu risc crescut și îngrijirea neonatală a prematurilor necesită echipamente și personal specializat care lipsesc în multe spitale din afara marilor centre universitare. Un prematur născut la Iași sau Cluj are șanse semnificativ mai mari de supraviețuire decât unul născut într-un spital județean fără dotare corespunzătoare.
Malformațiile congenitale reprezintă o altă cauză frecventă. Programele de screening prenatal, deși existente formal, nu acoperă uniform toată populația. Femeile din mediul rural sau din categorii sociale defavorizate au acces limitat la ecografii regulate și la consultații cu medici specialiști în obstetrică și genetică medicală.
Infecțiile neonatale, o cauză care în Europa de Vest a fost practic eliminată prin protocoale stricte de igienă și prin acces la antibiotice moderne, rămân o problemă reală în unitățile medicale cu dotare precară. Rapoartele privind infecțiile nosocomiale din maternitățile românești au readus periodic această problemă în atenția publică, fără ca soluțiile să fie aplicate sistematic la nivel național.
Factorii socioeconomici nu trebuie ignorați. Sărăcia, lipsa de educație medicală, consumul de alcool sau tutun în sarcină și lipsa accesului la îngrijire prenatală formează un grup de riscuri care afectează cu precădere comunitățile defavorizate. Distribuția geografică a acestor factori de risc coincide în mare măsură cu zonele care înregistrează cea mai ridicată mortalitate infantilă din România.
Decalajul rural-urban și accesul inegal la îngrijire medicală
Geografic, mortalitatea infantilă din România nu este distribuită uniform. Județele sărace din sudul și nord-estul țării înregistrează rate semnificativ mai ridicate decât zonele urbane dezvoltate din centrul sau vestul României. Această distribuție reflectă inegalitățile structurale din sistemul de sănătate: spitalele de top, cu echipamente moderne și specialiști experimentați, se concentrează în marile orașe universitare.
O gravidă din mediul rural care dezvoltă complicații în timpul sarcinii sau nașterii trebuie uneori să parcurgă zeci de kilometri până la cel mai apropiat spital cu secție de terapie intensivă neonatală. Acest timp pierdut poate fi decisiv. Rețeaua de transport medical de urgență nu este capabilă să acopere toate urgențele neonatale, mai ales în zonele montane sau în localitățile izolate fără drumuri corespunzătoare.
Pe acelasi subiect, vezi si mobilier si electrocasnice pentru locuinta ta.
Lipsa medicilor de familie în sate, agravată de emigrarea masivă a medicilor tineri, lasă fără acoperire medicală de bază sute de localități. Femeile gravide din aceste zone nu beneficiază de monitorizare regulată a sarcinii, iar complicațiile pot rămâne nediagnosticate până când intervenția devine tardivă. Este un lanț al slăbiciunilor în care fiecare verigă ruptă costă vieți.
Ce ar trebui să se schimbe pentru a reduce mortalitatea infantilă
Reducerea mortalității infantile necesită intervenții coordonate pe mai multe niveluri simultane. Nu există o soluție unică sau imediată, dar experiența altor state europene indică câteva direcții clare pentru care există dovezi de eficiență.
Creșterea finanțării sănătății este o condiție necesară, deși nu suficientă. Resursele trebuie să ajungă în locurile cu cel mai mare impact: maternități regionale cu dotare completă, programe de screening prenatal universal, formare și retenție a personalului medical în zonele deficitare. Fără o creștere reală a bugetului alocat sănătății, celelalte măsuri vor rămâne insuficiente pe termen lung.
Programele de educație pentru sănătate adresate femeilor din medii vulnerabile au demonstrat eficiență în reducerea mortalității infantile în mai multe țări europene. Accesul la consultații prenatale regulate, cunoașterea semnelor de alarmă în sarcină și la naștere, înțelegerea importanței vaccinării și a nutriției adecvate influențează direct șansele de supraviețuire ale unui nou-născut, indiferent de nivelul dotării spitalului.
Telemedicina și consultațiile la distanță ar putea compensa parțial lipsa de specialiști din zonele rurale. Sisteme de sănătate din mai multe state europene au integrat telemedicina neonatală după pandemia de COVID-19, cu rezultate promițătoare privind depistarea precoce a complicațiilor sarcinii și ale perioadei neonatale. România a început să exploreze această direcție, dar implementarea la scară națională rămâne limitată.
Creșterea ratei mortalității infantile în 2024 este un semnal că progresul din ultimele decenii nu este consolidat. Fiecare copil care nu supraviețuiește primului an de viață reprezintă nu doar o tragedie umană, ci și un eșec colectiv care poate fi prevenit prin politici publice consecvente, finanțare adecvată și voință instituțională de a reforma un sistem blocat de ani de zile în aceleași disfuncționalități.
Întrebări frecvente
Ce înseamnă rata mortalității infantile de 6,6 la mie înregistrată în România?
Rata de 6,6 la mie înseamnă că din fiecare 1.000 de copii născuți vii, 6,6 nu supraviețuiesc primului an de viață. România se află semnificativ peste media Uniunii Europene, care oscilează în jurul valorii de 3,5-4 decese la mie, plasând țara printre statele cu cea mai ridicată mortalitate infantilă din comunitatea europeană.
De ce este mortalitatea infantilă mai mare în România față de alte țări din UE?
Cauzele sunt multiple și structurale: România alocă sănătății aproximativ 5-6% din PIB față de media europeană de 9-10%, lipsesc specialiști neonatali în spitalele mici, iar accesul la îngrijire prenatală în mediul rural este limitat. Inegalitățile socioeconomice și emigrarea masivă a medicilor agravează situația, mai ales în județele sărace din sudul și nord-estul țării.
Care sunt principalele cauze medicale ale mortalității infantile în România?
Principalele cauze medicale sunt prematuritatea, malformațiile congenitale și infecțiile neonatale. Prematurile au nevoie de echipamente și personal specializat care lipsesc în multe spitale din afara marilor centre universitare. Infecțiile nosocomiale din maternitățile cu dotare precară reprezintă o problemă persistentă, spre deosebire de Europa de Vest, unde au fost practic eliminate.
Există diferențe semnificative între județele României în privința mortalității infantile?
Da, diferențele sunt considerabile. Județele din sudul și nord-estul țării, cu venituri mai mici și infrastructură medicală precară, înregistrează rate mai ridicate decât zonele urbane din centrul sau vestul României. Accesul limitat la maternități cu secții de terapie intensivă neonatală și lipsa medicilor de familie în mediul rural contribuie direct la aceste disparități regionale.
Ce măsuri concrete ar putea reduce mortalitatea infantilă în România?
Experții în sănătate publică indică mai multe direcții: creșterea bugetului alocat sănătății, extinderea screening-ului prenatal universal și gratuit, investiții în dotarea maternităților regionale și retenția medicilor în zonele deficitare. Programele de educație pentru sănătate adresate femeilor din medii vulnerabile și integrarea telemedicinei neonatale sunt soluții cu eficiență dovedită în alte state europene.